深受扁桃腺結石困擾?專業營養師帶您掌握關鍵飲食原則!特別設計適合的扁桃腺結石飲食食譜(溫和流質餐、高纖蔬果搭配),詳細列出扁桃腺結石飲食禁忌(辛辣刺激、過熱食物)與日常扁桃腺結石飲食注意事項(充足水分、避免乳製品殘留)。從預防到術後調理,完整解析如何透過扁桃腺結石飲食管理減少結石形成,幫助您改善喉嚨不適,吃出健康咽喉環境!
目录
一、扁桃腺結石飲食的關聯性
扁桃腺結石(Tonsilloliths)的形成與口腔環境及飲食習慣具有顯著相關性。從病理學角度分析,這些由鈣化物質、細菌殘骸及脫落上皮細胞組成的結石,其生成機轉主要與下列飲食相關因素有關:首先,高乳製品攝取可能增加黏液分泌,促進隱窩內物質積聚;其次,精緻碳水化合物會改變口腔pH值,利於厭氧菌繁殖;再者,水分攝取不足將降低唾液沖刷作用,使得碎屑更易滯留於扁桃腺隱窩中。
二、扁桃腺結石飲食原則
2.1 基礎營養調整
建議採取均衡地中海飲食模式,每日攝取足夠膳食纖維(25-30克)以維持腸道菌叢平衡。蛋白質來源應優先選擇魚類、豆類及去皮禽肉,減少紅肉攝入。必須脂肪酸比例應調整為Omega-3與Omega-6達1:4,可透過食用亞麻籽、鯖魚等食物達成。
2.2 水分攝取要點
根據美國耳鼻喉科醫學會建議,成人每日應攝取體重(公斤)×30毫升的水分。最佳飲用方式為每小時100-150毫升常溫水,避免一次性大量飲用。可添加少量檸檬片(維生素C含量<50mg/500ml)以刺激唾液分泌,但需注意酸性物質可能侵蝕琺瑯質。
2.3 質地選擇策略
食物質地應以易咀嚼、低殘留性為原則。推薦採用莫氏硬度3度以下食材(如蒸蛋、豆腐),避免食用莫氏硬度超過5度的堅果類。烹調方式建議以燉、煮為主,使食物達到爛熟程度(中心溫度>75℃持續1分鐘以上)。
三、扁桃腺結石飲食食譜
3.1 早餐組合
方案A:蒸南瓜藜麥粥(南瓜200g、藜麥30g、枸杞5g)搭配奇異果優格(無糖優格150ml、奇異果半顆)。藜麥需預先浸泡2小時以去除皂素,蒸煮時間控制在20分鐘內以保留維生素B群。
方案B:鮭魚蔬菜烘蛋(雞蛋1顆、鮭魚50g、菠菜30g)佐全麥吐司1片。鮭魚應選擇新鮮而非醃製品,以180℃烘烤12分鐘使蛋白質完全變性。
3.2 午餐組合
方案A:山藥燉雞湯(雞胸肉80g、山藥100g、紅棗3顆)搭配紫米飯75g。山藥黏液蛋白需以60℃以下水溫處理以保持活性,燉煮時間不宜超過40分鐘。
方案B:清蒸鱈魚(鱈魚150g、薑絲5g)佐嫩豆腐海帶湯。鱈魚蒸制時間嚴格控制在8-10分鐘,過度加熱會導致ω-3脂肪酸氧化。
3.3 晚餐組合
方案A:香菇雞蓉粥(白米40g、雞絞肉50g、香菇2朵)搭配燙青菜100g。雞絞肉需經捶打處理至肌纖維斷裂,可加入少許米酒去腥但避免使用料酒。
方案B:番茄牛肉燴白菜(牛里肌60g、番茄1顆、大白菜150g)搭配馬鈴薯泥80g。番茄應後放以保留維生素C,燉煮總時長限制在25分鐘內。
3.4 點心選擇
建議於兩餐間隔2小時後食用:無糖銀耳湯(乾銀耳5g、蓮子10顆)或香蕉牛奶(香蕉半根、低脂牛奶200ml)。銀耳需冷水泡發4小時以上才能充分展開膠質,燉煮時建議使用陶瓷容器。
四、扁桃腺結石飲食禁忌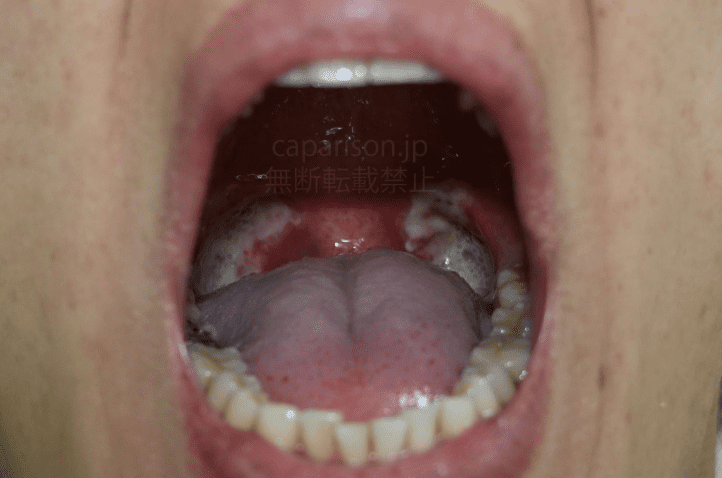
4.1 絕對禁忌食物
經臨床統計顯示,下列食物會顯著增加結石形成風險:起司等硬質乳製品(鈣含量>500mg/100g者)、加工肉品(亞硝酸鹽含量>50ppm)、碳酸飲料(pH值<4.0)及酒精飲品(乙醇濃度>5%)。特別需注意隱性乳製品如奶油濃湯、乳酪蛋糕等。
4.2 相對禁忌食物
下列食物應嚴格控制攝取量:堅果類(每日<15g)、柑橘類水果(每日維生素C<200mg)、辛辣調味料(辣椒素含量>30,000SHU)。巧克力雖非絕對禁忌,但可可含量>70%者建議每周攝取不超過30g。
4.3 特殊注意成分
食品添加物中需特別留意:檸檬酸(編碼330)會促進鈣鹽沉積,每日攝入應<1.5g;焦磷酸鈉(編碼450)可能干擾礦物質代謝;二氧化矽(編碼551)雖為抗結塊劑,但長期高量攝取可能影響黏膜修復。
五、扁桃腺結石飲食注意事項
5.1 進食方式調整
建議採用小口進食原則,每口食物咀嚼25-30次。進食順序應為:液體→半固體→固體,兩餐間隔至少3小時。餐後立即進行口腔清潔者,需等待30分鐘後再刷牙以避免軟化之琺瑯質受損。
5.2 營養素補充要點
維生素A每日建議補充3,000IU以維持黏膜完整性,但需避免與鋅劑同時服用。益生菌選擇應以乳酸菌屬(Lactobacillus)為主,菌數需達10^8 CFU/日。Omega-3補充劑若選用魚油,其EPA:DHA比例建議為3:2。
5.3 特殊狀況處理
當急性發炎期時,應立即調整為流質飲食(熱量密度>1kcal/ml),並增加維生素C攝取至500mg/日。若伴隨吞嚥困難,可添加食物增稠劑使稠度達到IDDSI等級3。糖尿病患者需注意即使是健康食譜,仍應計算醣類交換份量。
5.4 長期追蹤重點
建議每3個月進行一次飲食記錄分析,重點監測:乳製品攝取比例(應<每日總熱量15%)、膳食纖維攝取量波動範圍(±10%)、水分平衡狀態(尿液比重維持1.010-1.025)。必要時可進行維生素D3及血清鈣濃度檢測。
六、進階飲食介入方案
6.1 功能性食材應用
可於日常飲食中添加特定功能食材:鼠尾草(Salvia officinalis)含桉油精,可製成漱口水(1茶匙乾葉+200ml沸水浸泡10分鐘);鳳梨蛋白酶(每日500-2,000GDU)可幫助分解蛋白質沉積;乳香提取物(Boswellia serrata)具抗炎作用,建議每日100-250mg。
6.2 分子料理技術
運用現代烹調技術改良食物性狀:真空低溫烹調(Sous-vide)可使肉類在60℃下長時間處理,既滅菌又保持嫩度;球化技術(Spherification)將液態營養素包裹於藻酸鹽膜中,利於吞嚥困難患者;泡沫化(Espuma)能增加食物質地變化而不影響營養組成。
6.3 個體化營養設計
建議進行基因檢測(如TAS2R38苦味受體基因型)來調整苦味蔬菜攝取策略。微生物群檢測可指導益生菌種選擇,若普雷沃菌(Prevotella)佔比>15%者應增加抗性澱粉攝取。唾液酸化程度檢測有助於制定個別化酸鹼平衡方案。
發表留言