扁桃腺結石是積聚在扁桃腺隱窩的鈣化物質,常見扁桃腺結石症狀包括喉嚨異物感、口臭及吞嚥不適。扁桃腺結石原因多與食物殘渣堆積、慢性發炎或口腔衛生不良有關,輕微者可透過漱口或棉棒進行扁桃腺結石治療,嚴重時則需考慮扁桃腺結石手術(如雷射清除或扁桃腺切除)。本文完整解析成因、症狀到治療方案,幫助您有效解決扁桃腺結石困擾!
目录
一、扁桃腺結石病理生理學
扁桃腺作為Waldeyer氏環的重要組成部分,其表面特有的分支狀隱窩結構(約10-30個)深度可達2-5mm,這種特殊的解剖特徵為結石形成提供了理想環境。當隱窩開口因炎症反應導致角化過度(hyperkeratosis)時,會造成物理性阻塞,使脫落的鱗狀上皮細胞、淋巴細胞及唾液中的粘蛋白滯留。
微生物學研究顯示,結石核心常見厭氧菌群如Prevotella、Fusobacterium的定植,這些菌株產生的揮發性硫化物(volatile sulfur compounds)不僅參與結石基質形成,更是口臭(halitosis)的主要來源。隨時間推移,唾液中的碳酸鈣與磷酸鈣逐漸沉積,最終形成硬度不等的礦化結構。
二、扁桃腺結石症狀分級評估
根據美國耳鼻喉頭頸外科學會(AAO-HNS)分類標準,扁桃腺結石症狀可分為三級:
輕度(Grade I):偶發性咽喉異物感,進食時可能加重;口腔可檢測到特徵性硫化物氣味;結石直徑通常小於3mm,可能隨咳嗽自行排出。
中度(Grade II):持續性咽部刺激感伴隨反覆性輕度咽炎;可見白色或黃白色斑點附著於扁桃腺表面;結石直徑3-5mm,需外力介入清除。
重度(Grade III):包括吞嚥疼痛(odynophagia)、放射性耳痛(referred otalgia)及明顯口臭;可能合併隱窩周圍纖維化;結石直徑超過5mm,常需手術干預。
三、扁桃腺結石原因
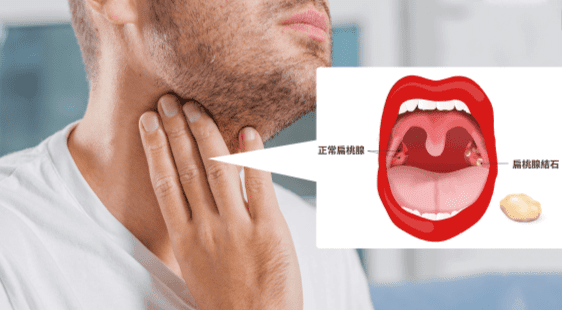
多因素參與理論(multifactorial pathogenesis)是目前主流觀點,主要風險因子包括:
扁桃腺結石原因1 慢性扁桃腺炎:反覆炎症導致隱窩上皮增厚及引流不暢,研究顯示約68%慢性扁桃腺炎患者伴發結石。
扁桃腺結石原因2 口腔衛生狀態:唾液pH值偏低(
扁桃腺結石原因3 結構異常:先天性隱窩過深或術後疤痕形成(如部分扁桃腺切除後)均增加發生風險。
扁桃腺結石原因4 代謝因素:甲狀腺功能異常或鈣代謝紊亂患者有較高發生率。
四、扁桃腺結石專業診斷方法
標準診斷流程應包括:
臨床檢查:使用頭燈與壓舌板進行視診,重點觀察扁桃腺上極及前後柱區域,結石常呈現突起性黃白色病灶。
影像學評估:對於深部結石,可考慮錐形束CT(CBCT),其偵測率可達92%,典型表現為2-15mm不等的高密度灶。
微生物培養:復發性病例建議採集隱窩分泌物進行藥敏試驗,指導抗生素使用。
五、扁桃腺結石治療
扁桃腺結石治療1. 保守處置(適用於Grade I-II)
機械清除法:使用無菌鈍頭探針或低壓沖洗(建議使用含氯己定0.02%的生理鹽水),操作時應避免損傷扁桃腺被膜。研究顯示定期沖洗可使復發率降低40%。
藥物輔助:含鋅漱口水(zinc lactate 0.2%)能有效中和硫化物;對於伴隨明顯炎症者,可短期使用局部類固醇噴劑(如fluticasone propionate)。
扁桃腺結石治療2. 扁桃腺結石手術介入(適用於Grade III或保守治療失敗)
扁桃腺結石手術 隱窩切開術(Cryptolysis):採用CO2激光(波長10,600nm)精確汽化隱窩開口,術後癒合時間約7-10天,有效率达85%。
扁桃腺結石手術 低溫等離子消融:工作溫度40-70℃可減少周圍組織損傷,特別適合兒童及出血傾向患者。
扁桃腺結石手術 全扁桃腺切除術(Tonsillectomy):適應症包括合併睡眠呼吸中止、每年發作超過7次或引發旁膿瘍(peritonsillar abscess)。現行標準術式為低溫電刀切除,術後需監測遲發性出血(發生率約1-3%)。
六、扁桃腺結石預防醫學建議
基於實證醫學的預防措施應包括:
機械清潔:每日使用軟毛牙刷輕刷扁桃腺表面(Gag反射明顯者可改用沖牙器),配合含氧漱口水(如過氧化氫1.5%)減少厭氧菌定植。
飲食調整:增加水分攝取(每日>2000ml)可促進隱窩沖刷;限制乳製品攝入(每日
定期監測:高風險族群建議每6個月接受口腔內視鏡檢查,早期發現深部結石。
七、扁桃腺結石特殊人群考量
兒童患者:由於扁桃腺免疫功能活躍,12歲前原則上不建議根治性手術,優先考慮沖洗治療。
孕婦:妊娠期荷爾蒙變化可能加重症狀,處理以生理鹽水漱口為主,禁用含碘製劑。
免疫功能低下者:需警惕結石作為感染灶可能引發的菌血症,建議預防性使用抗生素(如clindamycin)。
結石百科團隊溫馨提醒:扁桃腺結石雖屬良性病變,但其對生活品質的影響不容忽視。現代處置強調階梯式治療(step-up approach),從保守治療逐步過渡到精準微創手術。醫師應根據結石負荷量、症狀嚴重度及患者需求制定個體化方案,同時加強衛生教育以降低復發風險。未來研究方向包括開發抑制生物膜形成的局部製劑,以及改進隱窩重建手術技術。
發表留言