膽結石是膽囊或膽管中形成的硬質沉積物,典型膽結石症狀包括右上腹劇痛、噁心嘔吐及飯後腹脹,尤其好發於膽囊底部(膽結石發生位置)。膽結石診斷需透過超音波或CT檢查,治療則依情況選擇藥物溶解、體外震波(膽結石治療)或腹腔鏡手術。高風險族群須注意膽結石危險因子如肥胖、快速減肥與女性荷爾蒙影響,日常膽結石預防建議低脂高纖的膽結石飲食並規律運動。本文統整從症狀辨識到生活調整的關鍵知識,助您遠離膽結石威脅!
膽結石症狀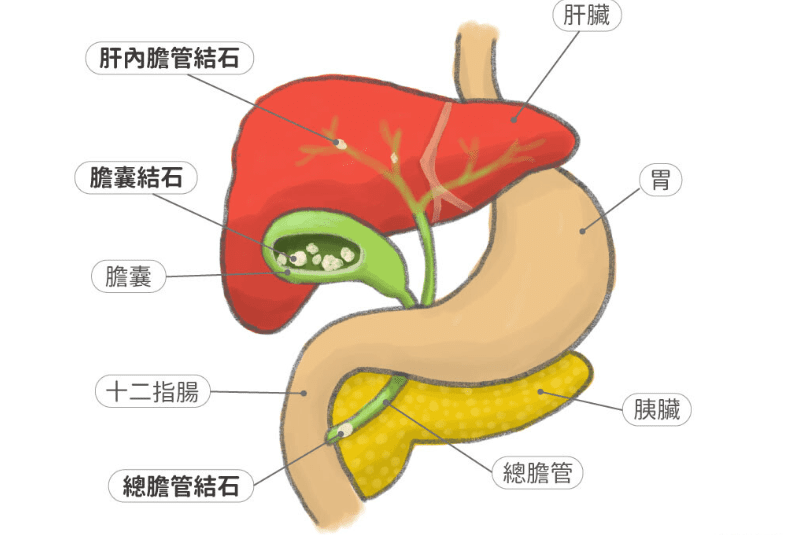
膽結石(Cholelithiasis)為膽囊或膽管內形成的固態結晶沉積物,膽結石症狀具有高度變異性。膽結石症狀典型症狀為膽絞痛(Biliary colic),膽結石症狀為右上腹或上腹部突發性劇烈疼痛,疼痛強度在15分鐘內達高峰並持續1-5小時,常放射至右肩胛區。疼痛多發生於高脂餐後,因膽囊收縮導致結石卡頓所致。
膽結石症狀非典型症狀包含消化不良、腹脹及飯後不適感,此類症狀特異性較低,需與功能性腸胃疾病鑑別。約70-80%患者屬無症狀膽結石症狀(Silent gallstones),此類患者年症狀發生率僅1-2%,但隨時間推移,約20%會在15年內出現症狀。
併發症相關膽結石症狀具臨床警示意義:急性膽囊炎(Acute cholecystitis)表現為持續性右上腹痛合併發燒、墨菲氏徵象(Murphys sign)陽性;膽管炎(Cholangitis)典型呈現Charcot三聯徵(發燒、黃疸、右上腹痛);胰臟炎則以劇烈上腹痛向背部放射為特徵。
膽結石診斷方法
腹部超音波(Abdominal ultrasonography)為首選膽結石診斷工具,其敏感度達95%,特異性超過90%。超音波下膽結石呈現高回聲病灶伴隨聲影(Acoustic shadowing),可同時評估膽囊壁厚度(>3mm為異常)及周邊積液等發炎徵象。
電腦斷層(CT)對鈣化性結石偵測率佳,但對膽固醇結石敏感度僅50-60%,主要用於評估併發症如氣腫性膽囊炎或膿瘍形成。磁共振膽胰管造影(MRCP)能清晰顯示膽管解剖結構,對膽管結石診斷準確率達95%,已取代傳統內視鏡逆行性膽胰管造影(ERCP)的診斷角色。
實驗室檢查方面,白血球計數(WBC)上升提示感染,肝功能異常(ALT/AST升高)可能反映膽管阻塞,澱粉酶(Amylase)及脂肪酶(Lipase)升高需警惕胰臟炎。ERCP現主要作為治療性處置,兼具診斷與取石功能。
膽結石治療策略
無症狀膽結石一般採觀察策略,但下列高風險族群建議預防性膽囊切除:鐮刀型貧血患者、兒童患者、膽囊鈣化(Porcelain gallbladder)或結石大於3公分者。症狀性膽結石治療為腹腔鏡膽囊切除術(Laparoscopic cholecystectomy),手術併發症率低於5%,平均住院日1-2天。
藥物治療方面,口服熊去氧膽酸(Ursodeoxycholic acid, UDCA)適用於小於5mm的膽固醇結石,溶解率約50%,但停藥後5年復發率高達50%。體外震波碎石術(ESWL)現已少用,僅考慮用於無法手術的特定患者。
急性膽囊炎初始治療包含禁食、靜脈輸液及抗生素(如Piperacillin-tazobactam)。延遲性膽囊切除(Delayed cholecystectomy)建議在發作後7-10天進行,可降低手術難度。膽管結石首選ERCP取石,成功率達90%,後續仍建議膽囊切除以防復發。
膽結石發生位置與病理特徵
依解剖位置可分為膽囊結石(佔85%)與膽管結石(15%)。膽結石發生位置,膽囊結石主要成分為膽固醇(70%)、色素結石(20%)及混合型(10%)。膽固醇結石形成關鍵在於膽汁中膽固醇過飽和(Cholesterol supersaturation),而色素結石又分黑色素結石(與溶血性疾病相關)與棕色結石(與細菌感染有關)。
膽管結石可分原發性與次發性,原發性多為棕色色素結石,與膽管狹窄或感染有關;次發性則為膽囊結石移行所致。肝內結石(Hepatolithiasis)在亞洲地區盛行率較高,與反覆性化膿性膽管炎相關,長期可能導致膽管癌。
特殊類型包含Mirizzi症候群(結石嵌頓壓迫肝總管)及膽囊腸道瘻管(Gallstone ileus),後者可能導致機械性腸阻塞,好發於迴腸末端。
膽結石飲食管理
膽結石飲食急性發作期應嚴格禁食以減少膽囊收縮,症狀緩解後逐步採低脂飲食(每日脂肪攝取<40克)。長期飲食建議保持均衡營養,強調單元不飽和脂肪酸(如橄欖油)取代飽和脂肪,增加膳食纖維攝取(每日25-30克)以促進膽鹽排泄。
咖啡攝取與膽結石風險呈負相關,機制可能與咖啡因刺激膽囊收縮有關,建議每日適量飲用(1-2杯)。快速減重(>1.5kg/週)會增加結石形成風險,建議採漸進式減重(0.5-1kg/週)並搭配UDCA預防。
維生素C缺乏會影響膽固醇轉化為膽酸,建議每日攝取75-90mg。限制精製碳水化合物攝取,因高血糖指數食物可能增加膽囊動力異常風險。
膽結石危險因子
膽結石危險因子記憶口訣「4F」:Female(女性)、Fat(肥胖)、Forty(40歲以上)、Fertile(多產次)。雌激素會增加膽固醇分泌並降低膽囊收縮力,故口服避孕藥使用者風險增加2-3倍。肥胖(BMI>30)患者膽汁中膽固醇飽和度明顯升高。
代謝症候群相關指標如高三酸甘油脂(>200mg/dL)、低HDL(<40mg/dL)及胰島素抗性均為獨立危險因子。遺傳因素佔膽結石形成風險的25-30%,ABCG8基因多型性與膽固醇過度分泌密切相關。
特殊疾病狀態如克隆氏病(Crohns disease)因迴腸末端吸收障礙導致膽鹽流失,肝硬化患者則因脾功能亢進引發溶血性貧血,增加色素結石風險。胃切除術後因迷走神經損傷影響膽囊排空,10年內結石發生率達15-30%。
膽結石預防措施
初級膽結石預防著重生活型態調整:維持BMI 18.5-24.9、規律有氧運動(每周150分鐘中等強度運動)可降低30%風險。地中海飲食模式(富含蔬果、全穀類及健康油脂)被證實具保護作用。
次級預防針對高風險族群:接受減重手術患者術後6個月內給予UDCA(600mg/日)可降低結石發生率。長期TPN(全靜脈營養)患者建議周期性刺激膽囊收縮(如注射CCK)。
藥物預防需權衡利弊:Statins類藥物可能透過抑制HMG-CoA還原酶減少膽固醇合成,觀察性研究顯示可降低10-20%風險。Fibrates類藥物則因增加膽固醇分泌,反而會提升結石形成機會。
定期篩檢建議:無症狀但具多重危險因子者,可考慮每2-3年進行腹部超音波檢查。膽囊息肉合併結石患者,若息肉大於1cm或快速增長,應評估預防性切除。

發表留言