腎結石是泌尿系統常見疾病,典型腎結石症狀包含腰部劇痛、血尿及排尿灼熱感。腎結石原因多與水分攝取不足、高鈉高蛋白飲食或代謝異常有關,若出現不適應立即至泌尿科(腎結石看什麼科)檢查。治療方式依結石大小分為藥物排石、體外震波(腎結石治療)或微創腎結石手術(如輸尿管鏡碎石)。日常需注意腎結石飲食禁忌,避免高草酸食物與過量鹽分攝取,預防復發關鍵在充足飲水與定期追蹤!
一、腎結石概述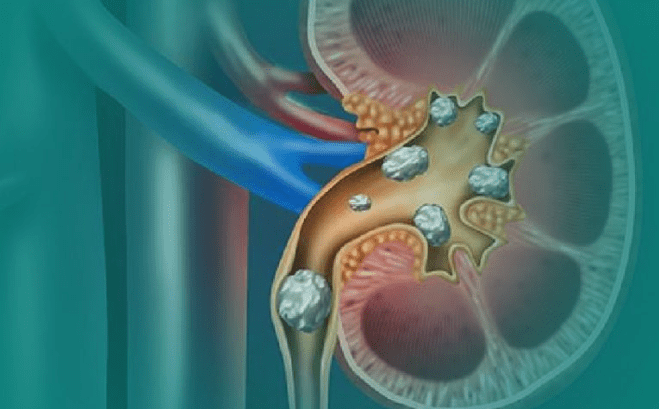
腎結石(Renal calculi或Kidney stones)是泌尿系統最常見的疾病之一,指在腎臟內形成的礦物質與有機鹽類沉積物。根據流行病學統計,台灣成年人終生罹患腎結石的機率約為10%,男性發病率高於女性(約3:1比例),且好發於30-50歲年齡層。
腎結石主要由尿液中的礦物質過飽和析出形成,其大小從數毫米到數公分不等。臨床上依據成分可分為四類:
- 鈣性結石(佔70-80%,以草酸鈣為主)
- 感染性結石(約10-15%,主要為磷酸銨鎂結石)
- 尿酸結石(5-10%)
- 胱氨酸結石(罕見,約1%)
二、腎結石症狀表現
腎結石症狀與結石位置、大小及是否造成梗阻密切相關。典型表現包括:
2.1 急性疼痛發作
「腎絞痛」是最具特徵性的症狀,表現為突發性劇烈疼痛,常始於肋脊角或側腹部,沿輸尿管向下放射至同側腹股溝區域。疼痛程度被描述為「分娩級」,患者常伴隨焦躁不安、無法找到舒適體位。
2.2 血尿
約90%患者出現肉眼或顯微鏡下血尿(hematuria),因結石移動刮傷尿路上皮所致。需注意無血尿不能排除診斷,特別是完全梗阻病例。
2.3 排尿異常
可能出現尿急、尿頻、排尿困難等症狀,當結石位於膀胱壁段輸尿管時尤為明顯。若合併感染可出現膿尿及排尿灼熱感。
2.4 全身性症狀
嚴重病例可能伴隨噁心嘔吐(因腎盂壓力反射性刺激腹腔神經叢)、發熱(提示合併感染)、甚至休克(敗血症或劇痛導致)。
三、腎結石原因
腎結石原因多重因素共同作用的結果,主要機制包括尿液過飽和、抑制因子缺乏及結晶滯留等。
3.1 代謝性因素
- 高鈣尿症(Hypercalciuria):最常見風險因子,可能源於腸道過度吸收、腎小管再吸收障礙或骨骼釋放增加
- 高草酸尿症(Hyperoxaluria):分為原發性(遺傳缺陷)與繼發性(腸道疾病導致草酸吸收增加)
- 低枸櫞酸尿症(Hypocitraturia):枸櫞酸可抑制結晶形成,其缺乏常見於代謝性酸中毒、慢性腹瀉等
- 高尿酸尿症(Hyperuricosuria):促進尿酸鈣結石形成
3.2 解剖結構異常
如腎盂輸尿管交界處狹窄、海綿腎(medullary sponge kidney)、輸尿管囊腫等,導致尿液滯留繼發結石。
3.3 感染因素
特定細菌(如變形桿菌)能分解尿素產生氨,升高尿液pH值,利於磷酸銨鎂結石形成。
3.4 生活習慣
- 水分攝取不足導致尿液濃縮
- 高鈉飲食增加尿鈣排泄
- 動物蛋白攝取過多升高尿酸及降低尿液pH值
- 維生素C過量補充轉化為草酸
四、腎結石診斷方法
診斷需結合病史、理學檢查及影像學檢查,完整評估應包括以下項目:
4.1 實驗室檢查
- 尿液分析:檢測紅血球、白血球、結晶體及pH值
- 血液檢查:評估腎功能(BUN/Cr)、電解質、鈣磷代謝
- 24小時尿液收集:分析鈣、草酸、尿酸、枸櫞酸等代謝異常
4.2 影像學檢查
- 腎臟超音波(Renal ultrasound):首選篩檢工具,無輻射且能檢測X光透光性結石
- 腹部X光(KUB):可檢測鈣化結石,但易受腸氣干擾
- 非顯影劑電腦斷層(NCCT):黃金標準,敏感性>95%,能精確定位結石大小與密度
- 靜脈腎盂攝影(IVP):已逐漸被CT取代,適用於評估解剖結構異常
五、腎結石治療策略
腎結石治療方案需綜合考慮結石大小、位置、成分及臨床症狀,分為保守治療與積極處置兩大類。
5.1 保守治療
適用於直徑<5mm且無併發症的小結石:
- 止痛治療:NSAIDs(如diclofenac)為首選,必要時使用鴉片類藥物
- 藥物排石治療:α阻斷劑(如tamsulosin)可降低輸尿管張力,增加排石率
- 水分補充:每日尿量維持>2公升
- 運動療法:跳躍運動輔助重力排石
5.2 腎結石手術:體外震波碎石術(ESWL)
適用於1-2cm非下盞結石,利用高能震波聚焦粉碎結石。禁忌症包括懷孕、凝血異常、嚴重肥胖及輸尿管狹窄。
5.3 腎結石手術:內視鏡手術
- 輸尿管鏡碎石術(URS):經自然孔道進入輸尿管,搭配雷射(如Ho:YAG)粉碎結石
- 經皮腎造廔取石術(PCNL):針對>2cm或複雜性結石,建立經皮通道直接碎石取石
5.4 腎結石手術:開放性手術
現代已罕用,僅適用於極複雜解剖異常合併巨大結石病例。
六、腎結石預防措施
根據結石成分制定個體化預防方案,基礎原則包括:
6.1 水分攝取
維持每日尿量2-2.5公升,尿液顏色應接近無色。建議均勻分配飲水時間,尤其睡前補充水分預防夜間尿液濃縮。
6.2 飲食調整
- 限制鈉攝取(<2.3g/日):高鈉飲食增加尿鈣排泄
- 適量鈣攝取(1000-1200mg/日):低鈣飲食反而促進草酸吸收
- 限制動物蛋白(<0.8-1g/kg/日):減少尿酸及鈣排泄
- 避免高草酸食物:如菠菜、甜菜、堅果、巧克力等
6.3 藥物預防
- Thiazide類利尿劑:減少尿鈣排泄
- 枸櫞酸鉀:鹼化尿液並補充抑制因子
- Allopurinol:適用於高尿酸尿症患者
七、腎結石飲食禁忌
腎結石飲食禁忌控制需根據結石類型調整,以下為共通性原則:
7.1 絕對禁忌
- 高鈉加工食品:如罐頭、醃製品、速食
- 維生素D過量補充(除非醫師處方)
- 含糖飲料(尤其是含高果糖玉米糖漿者)
7.2 相對禁忌
- 高草酸食物:需限制但不必完全避免,建議與鈣質食物同食降低吸收
- 動物內臟與海鮮:嘌呤含量高,尿酸結石患者應嚴格限制
- 酒精:增加尿酸產生及導致脫水
7.3 特殊注意
胱氨酸結石患者需極嚴格控制蛋氨酸攝取(主要存在於肉類、蛋、奶製品),並維持尿液pH>7.5。
八、腎結石看什麼科
腎結石看什麼科?根據病情階段與治療需求,可選擇以下專科:
8.1 急診科
急性腎絞痛伴隨發熱、無尿或頑固性嘔吐時,需立即就診評估是否需緊急處置。
8.2 泌尿科
主要負責確診、手術治療及複雜病例管理。建議以下情況轉介:
- 結石>5mm且無法自然排出
- 反覆發作或雙側結石
- 合併腎功能損傷或解剖異常
8.3 腎臟內科
針對代謝性評估與長期預防,特別適用於:
- 反覆性結石(>2次發作)
- 兒童結石或家族史陽性者
- 合併腎小管酸中毒等系統性疾病
結石百科團隊溫馨提醒:腎結石是典型的多因素疾病,現代治療已從單純清除結石,發展到代謝評估與個體化預防。建議患者於急性期處理後,應接受完整的24小時尿液分析,釐清潛在代謝異常。透過生活型態調整與針對性藥物治療,可降低50%以上的復發風險。
值得注意的是,約50%患者在初次發作後5年內會復發,因此長期追蹤至關重要。醫病共同合作建立預防計劃,方能有效控制這個「會走路的疾病」(a walking disease)。

發表留言